Il trattamento delle maculopatie essudative riconosce oggi uno standard of care nelle iniezioni intravitreali di sostanze che bloccano la progressione della malattia e, in molti casi, riescono a migliorare la funzione visiva.
Esiste però una sottocategoria di pazienti, affetti da maculopatia, che non possono ricevere beneficio dalla terapia iniettiva, come ad esempio i casi di sanguinamento sottoretinico, le rotture di epitelio pigmentato o i pazienti che, dopo aver risposto bene alle prime iniezioni, smettono di averne un beneficio.
Per questi pazienti, la chirurgia sottoretinica può rappresentare un’alternativa in grado di estirpare la maculopatia e, in molti casi, anche di ripristinare una funzione visiva utile.
Per capire il razionale di questa chirurgia, si deve premettere che nella maculopatia, il primo tessuto che si ammala NON è la retina, bensì i tessuti sui quali la retina si appoggia e dai quali dipende il buon funzionamento della retina stessa, l’epitelio pigmentato e la coroide.
La chirurgia sottoretinica prevede di sollevare la retina, rimuovere il tessuto della maculopatia e di appoggiare la retina non più su epitelio pigmentato malato, ma su tessuto sano.
Questo obiettivo si raggiunge o trasportando e ruotando la retina sopra ad una zona limitrofa sana (traslocazione maculare) o tenendo ferma la retina ma trasportando sotto la macula un pezzo di epitelio pigmentato e coroide sani (autotrapianto di epitelio pigmentato e coroide).
Nella pratica clinica, la chirurgia sottoretinica ha una durata dai 90 minuti alle 2 ore a seconda della complessità dei casi. Può essere eseguita in anestesia locale con sedazione o in anestesia generale.
L’intervento viene completato lasciando dentro l’occhio una sostanza nota come olio di silicone, che di solito viene rimossa dopo circa 3 mesi, tramite un secondo intervento di furata inferiore (circa mezz’ora).
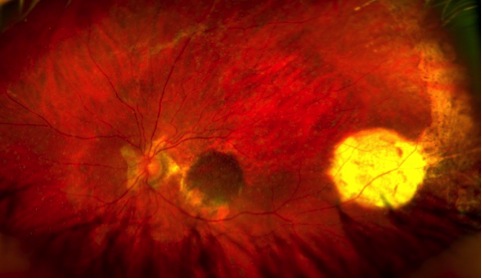
Fondo oculare dopo autotrapianto di patch di epitelio pigmentato e coroide prelevato dalla periferia e trasferito sotto la macula
Complicanze
Le complicanze legate a questa chirurgia possono essere gravi, ed è importante che l’intervento venga eseguito da chirurghi altamente specializzati nella tecnica.
La complicanza più temuta è un sanguinamento sottoretinico nelle prime ore dopo l’intervento. Si verifica nell’1% dei casi ed è favorito nei pazienti che usano farmaci anticoagulanti o antiaggreganti.
Altre complicanze possibili sono un distacco di retina postoperatorio nel 2% dei casi, un ipertono oculare, un foro maculare, una membrana epiretinica. Queste evenienze si verificano in una percentuale inferiore e possono essere trattate chirurgicamente.
Cosa aspettarsi
Con questa chirurgia è possibile recuperare anche dalle 2 alle 5 linee di acuità visiva, acquisire una capacità di fissare più centralmente e di leggere anche caratteri abbastanza piccoli con l’aiuto di lenti.
Va sottolineato che il recupero visivo, quando si verifica, avviene lentamente, nell’arco di mesi dopo l’intervento originario.
Indicazioni
Questa tecnica chirurgica nasce per la maculopatia essudativa legata all’età. In casi particolari è stata però applicata anche a pazienti affetti da membrana neovascolare secondaria a strie angioidi, miopia elevata e in pazienti con Sindrome di Stargardt con risultati incoraggianti (esperienza personale).
Glossario utile all’articolo:
–retina: tessuto nervoso interno all’occhio
–macula: porzione centrale della retina e responsabile della visione centrale, nitida
–maculopatia: malattia della macula
–epitelio pigmentato: tessuto sul quale la retina si appoggia che serve da fonte di nutrimento e pulizia della retina stessa
–coroide: tessuto sul quale si appoggia l’epitelio pigmentato e che dà nutrizione e vascolarizzazione.
–iniezione intravitreale: iniezione all’interno del bulbo oculare
–chirurgia sottoretinica: manovre chirurgiche che prevedono di staccare la retina e rimuovere patologie originate appunto sotto la retina
